本ページはプロモーションが含まれています。
これまでブルンストロームステージ(BRS)上肢・手指・下肢の臨床実践法、そして病的反射と腱反射の意義と病態解釈について詳しく解説してきました。
〇過去の記事:
▶【実録】病的反射と腱反射の意義の覚え方:BRS評価を予後予測につなげる臨床思考法
▶【実録】ブルンストロームステージ下肢が歩行に直結する理由:評価の落とし穴と臨床実践のコツ
過去の記事で、BRS下肢と歩行の関係、そして歩行はパッセンジャー(上半身・骨盤)とロコモーター(骨盤・下半身)の協調によって成り立つということをお伝えしました。
体幹の位置や動きによって、下肢の筋活動そのものが変化します
今回は、その続きとして「BRS下肢と体幹機能の関係」を深堀りします。
脳血管疾患のリハビリで、座位・立位・歩行が不安定な患者さんを担当するとき、こんな場面はありませんか?
●「体幹機能ってどうやって評価すればいいかわからない。」
●「座位・立位のふらつきの有無だけで判断してしまっている。」
●「体幹の何が問題でふらついているのか、うまく言語化できない……。」
この記事では、臨床で実際に使える体幹機能の評価方法と、BRS下肢との関係を脳領域について理解することができます。
「なぜその評価をするのか」の根拠が見えてくると、目の前の患者さんへのアプローチが大きく変わります。
BRS下肢と体幹機能の関係性を理解するために必要なポイントは以下の3つです。
●BRS下肢と体幹機能は正の相関関係にある。特にステージⅡ~Ⅳの段階で、下肢の異常筋緊張が体幹の崩れを引き起こしやすい。
●臨床評価では、下肢の異常筋緊張(ハムストリングス・大腿直筋の短縮、平衡反応)と体幹機能の4つの機能システム(対称・垂直・支持・到達)を組み合わせてみることが重要。
●体幹機能に深く関わる脳領域は、右半球の特定の領域と白質線維(皮質脊髄路:CST・補足運動野:SMA・上縦束:SLF・上視床放線:STR)であり、この理解が病態解釈と治療選択の根拠になる。
\体幹の評価とアプローチがこの一冊ですべてわかります/
→臨床の悩みもこれで解決へ
\無料の動画も多数!/
→本よりも動画で勉強したい!コスパ最高の勉強法
BRS下肢と体幹機能に関係性はあるか?

結論からいうと、BRS下肢と体幹機能には密接な正の相関関係があることが、複数の先行研究と臨床的知見から示されています。
脳卒中患者の体幹機能(TCT:Trunk Control Test)と下肢機能・バランスの関係については、複数の研究で検討されています。
Trunk Control Test(TCT)
| テスト項目 | スコアの判定基準 |
| ①患側(筋力の弱い側)への寝返り ②健側(筋力の強い側)への寝返り ③背臥位からの起き上がり ④端座位におけるバランス | 0点:自力では不可 12点:可能であるが、力を要しない介助のみ 必要 25点:正常な方法で可能 |
◆Collin & Wade(1990)によって開発されたTCTは、入院時の体幹コントロール能力から退院時のFIM(r=0.738)や歩行速度(r=0.654)を予測できることが示されており(Franchignoni et al.,1997;Duarte et al.,2002)、体幹機能が歩行とADL回復の重要な予測指標として機能することが確認されています。
上記論文をもとにTCTについて丁寧にまとめられています。
▶脳卒中患者に対する体幹機能の評価とその解釈〜Trunk Control Test〜|note:Reha Life
上記の引用の原文を参照したい方はコチラです。
▶Franchignoni FP, et al. Trunk control test as an early predictor of stroke rehabilitation outcome. Stroke. 1997;28(7):1382-1385.
▶Duarte E, et al. Trunk Control Test: a useful assessment in rehabilitation. Eur J Phys Rehabil Med. 2002.
◆また、脳卒中患者の体幹機能(TCTなどで評価)と下肢の運動機能(Fugl-Meyer Assessment下肢項目:FMA-LE)の間には、有意な正の相関(r=0.7315)が認められています(K Nitto,et al.,2025)。
脳画像の解析図も確認できる原文は、とてもわかりやすく勉強になります。
▶K Nitto,et al.Relationship between post-stroke trunk function and brain lesion locations: A support vector regression lesion-symptom mapping study.J Rehabil Med.2025;57.
◆日常生活の自立度(FIMスコア)には、「年齢」、「BRS下肢」、「体幹機能(The Impact of Trunk:TIS)」が強く関連しており(Adjusted R2= 0.75)、この3つを合わせるとADL自立度の75%を説明できることが確認されました。
BRS下肢と体幹機能がADL自立度に関係することを示した貴重な研究です。
▶T Nishida et al.The Impact of Trunk Function and Lower Limb Paralysis on Independence in Activities of Daily Living Among Stroke Patients.Cureus.17;2025.

BRS下肢のどのくらいのステージが特に体幹と関係するんだろう?

厳密に研究した報告はないんやけど、特にステージⅡ~Ⅳやな。
痙性が出始めて、共同運動が体幹にまで影響を与えてくる段階やで。

BRS下肢ステージⅠも体幹が弱いってイメージがあるけど??

ステージⅠの場合は、まだ弛緩性で体幹筋が低緊張になっている場合が多いから、体幹への痙性による直接的な干渉は少ないな。つまり、体幹自体に問題がある状態ってことやな。

ってことは、BRS下肢ステージⅤ、Ⅵは、分離運動が確立されてきているから、下肢が体幹を崩す影響が小さくなるってことか。

そういうことやな。
いちばん「下肢の状態が体幹を直撃しやすい」のがステージⅡ~Ⅳの時期ってことになるわけやな。
ほな次は、下肢のどんな異常が体幹の崩れにつながるか、みていこか。
\体幹の評価とアプローチがこの一冊ですべてわかります/
→臨床の悩みもこれで解決へ
下肢の異常筋緊張が体幹の崩れを引き起こす

下肢の運動障害(運動麻痺)は「動かない」だけの問題ではありません。筋緊張の異常を通じて、体幹の姿勢そのものを崩す原因にもなります。特に見るべきポイントは次の3つです。
●ハムストリングスの短縮(筋緊張異常)
●大腿直筋の短縮(筋緊張異常)
●平衡反応の消失・低下
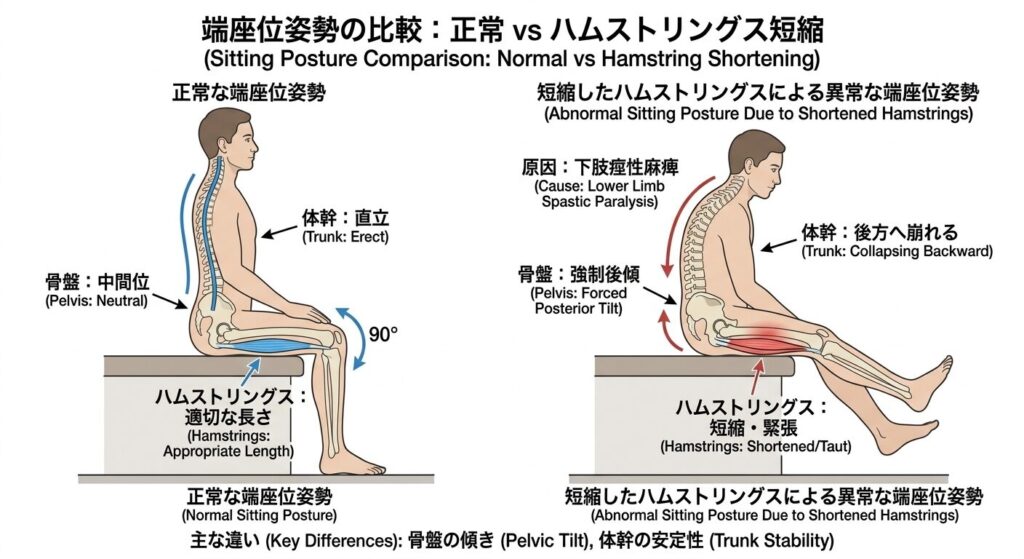
ハムストリングスの短縮(筋緊張異常)
下肢の痙性麻痺により二関節筋であるハムストリングスが短縮すると、座位で骨盤ば強制的に後傾させられ、体幹が後方へ崩れます。
端座位保持が困難な患者さんに「背中が丸まっている」印象をもつ場合、まずこの影響を疑うことが重要です。
評価方法
①:端座位でハムストリングスを触診しながら、他動で膝関節伸展する。骨盤が後傾しないかを確認する。
②:①が可能であれば、次は自動で膝関節伸展してもらう。ここでも骨盤の後傾が起きないかを確認する
※他動伸展でハムストリングスの過活動による短縮がみられる場合、伸張反射が制御できていない可能性が示唆されます。
※他動伸展よりも自動伸展でより明確に骨盤後傾が出る場合、随意運動の中でのハムストリングスの過活動が示唆されます。
大腿直筋の短縮(筋緊張異常)
大腿直筋は股関節を越える二関節筋であり、短縮した状態で膝を屈曲すると骨盤が前傾し、体幹が前方へ崩れる原因となります。ハムストリングスの後傾とは逆方向の崩れが生じるため、どちらのパターンかを見極めることが介入の方向性を決めるカギになります。
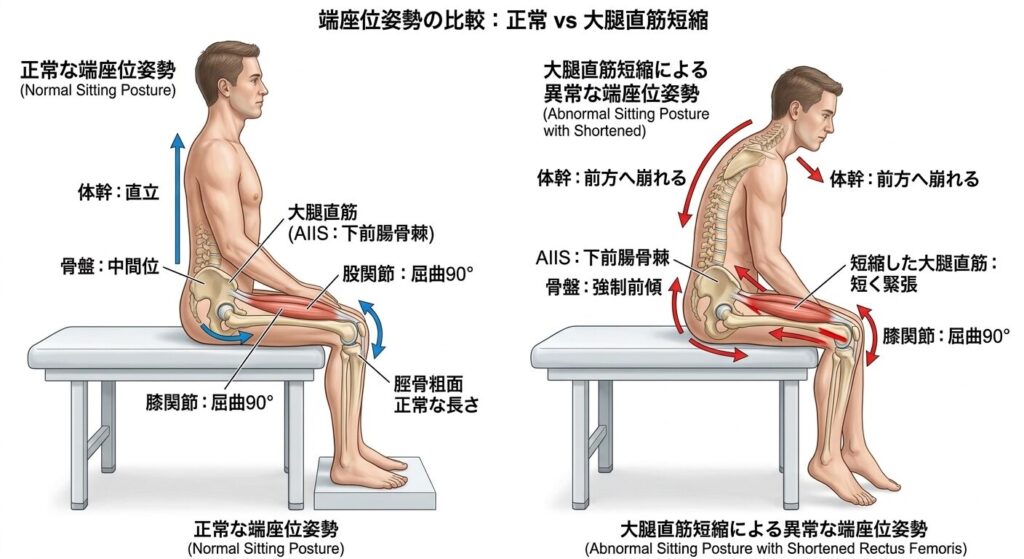
※臨床上よくみられるのは、大腿直筋の短縮のみよりは、大腿直筋とハムストリングスの同時収縮のことが多いです。
評価方法
端座位で大腿直筋を触診しながら、他動で膝関節屈曲する。骨盤が前傾していないか、あるいは健側と比較して明らかな抵抗感がないかを確認する。


よう気づいたやん。
脳卒中後は大腿直筋とハムストリングスが共同運動の中で同時収縮することが多いねん。
FMAの立位評価では、股関節伸展を維持しながら膝の分離運動が可能かを見ているんやけど、その背景にこの二関節筋の同時収縮があることを把握しておく必要があるな。
平衡反応の消失・低下
座位バランスを保つためには、体幹の立ち直り反応だけでなく、下肢を含む四肢の平衡反応が不可欠です。
しかし、下肢の運動麻痺がある場合、この平衡反応が出現しにくくなり、体幹の安定性が損なわれます。

なんで下肢の運動麻痺で平衡反応が出現しにくくなるんだろう?

脳卒中後は麻痺側の腹筋群・背筋群に加えて、殿筋群の筋緊張が低下していることが多いからやねん。
バランスをとる時って、瞬時に反応する必要があるんやけど、筋緊張が低下していると、その分だけ反応が遅れるわけやな。
つまり、運動麻痺は下肢だけじゃなくて、体幹の近位筋も一緒に影響を受けていることが原因の一つやねん。
評価方法
①背臥位と端座位の両方で姿勢筋緊張を評価する。正面から左右対称的に腹斜筋や殿筋群を軽く圧迫しながら、触診による抵抗感の左右差で筋緊張を探ります。この方法で「安静時の筋緊張の非対称性」を確認することができます。
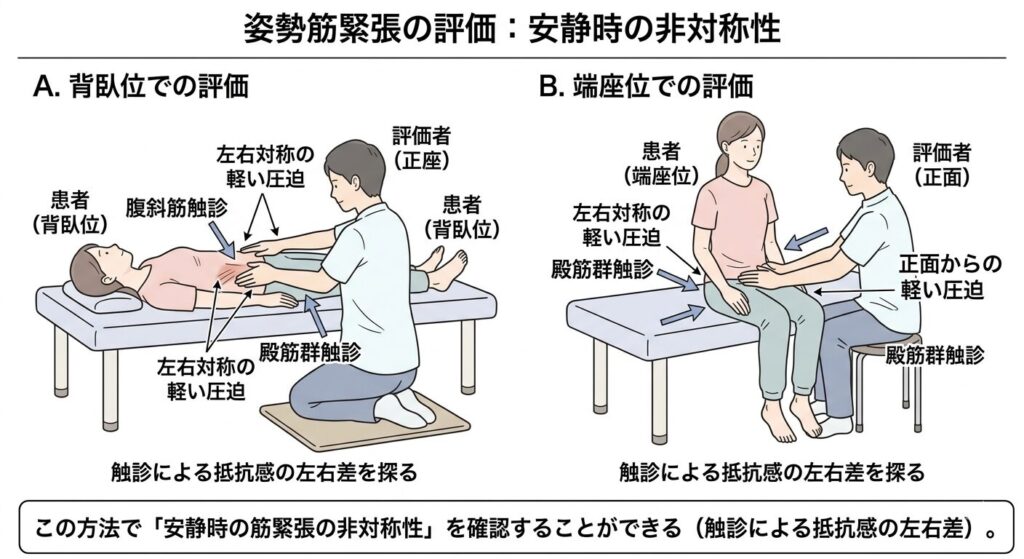
※触診のコツとしては、イラストよりも正面に近づき、左右同じ力で軽く圧迫し、抵抗感に集中すると左右差がよくわかります。
②端座位で殿筋群を触診しながら、まずは健側の骨盤をゆっくり傾け体幹の姿勢反応を確認します。次に麻痺側へ骨盤をゆっくり傾け体幹の姿勢反応を確認します。この時、肩は水平か殿筋群の筋緊張に左右差がないかを確認します。この方法で「動作時の筋緊張の非対称性」を確認することができます。
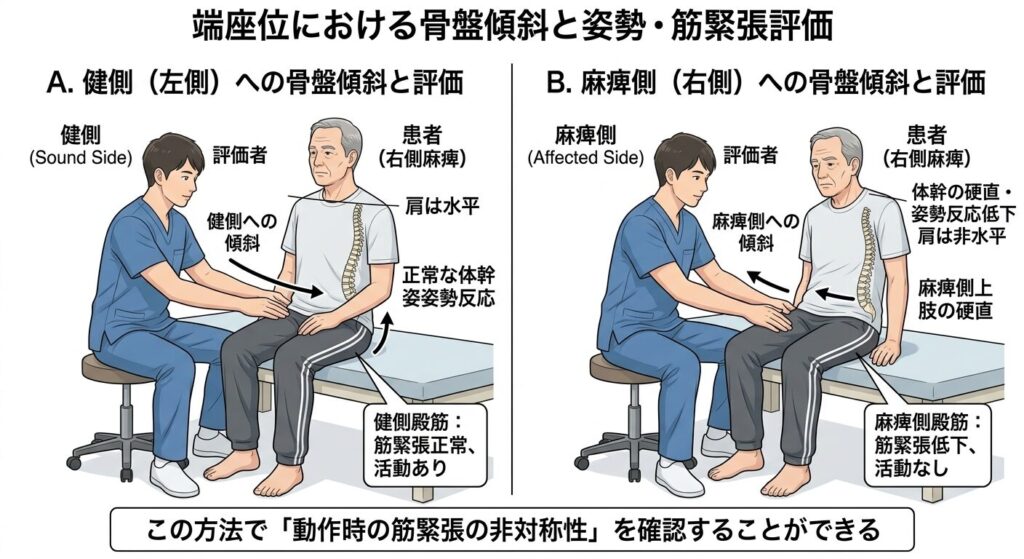
※評価のコツとしては、評価者は、正面に座り、両手で左右の殿筋群を触診しながら、骨盤を傾ける必要があります。この時左右同じ力で軽く圧迫し、抵抗感と共に患者の反応を見逃さないことが必要です。

なるほど!
下肢の状態によって体幹の崩れって変わるんだね。

そういうことやな。
だから立位保持がうまくできない患者さんに介助下で歩行練習をしても、体幹機能が必ずしも上がるとは限らんのやで。

それはどうして?

立位をとることで麻痺側下肢に荷重感覚が正しく入ってればいいんやけど、入ってない時があるねん。
その時は、大腿直筋とハムストリングスの同時収縮が強まっていたり、麻痺側荷重が前足部や小趾側に偏っていたりするんやけど、むしろ体幹の崩れを助長してしまうねんな。
だから「何も考えずに立たせればいい」というわけじゃなくて、評価の根拠をもってアプローチする必要があるねん。
\体幹の評価とアプローチがこの一冊ですべてわかります/
→臨床の悩みもこれで解決へ
実践で使える体幹機能の4つの機能システム評価
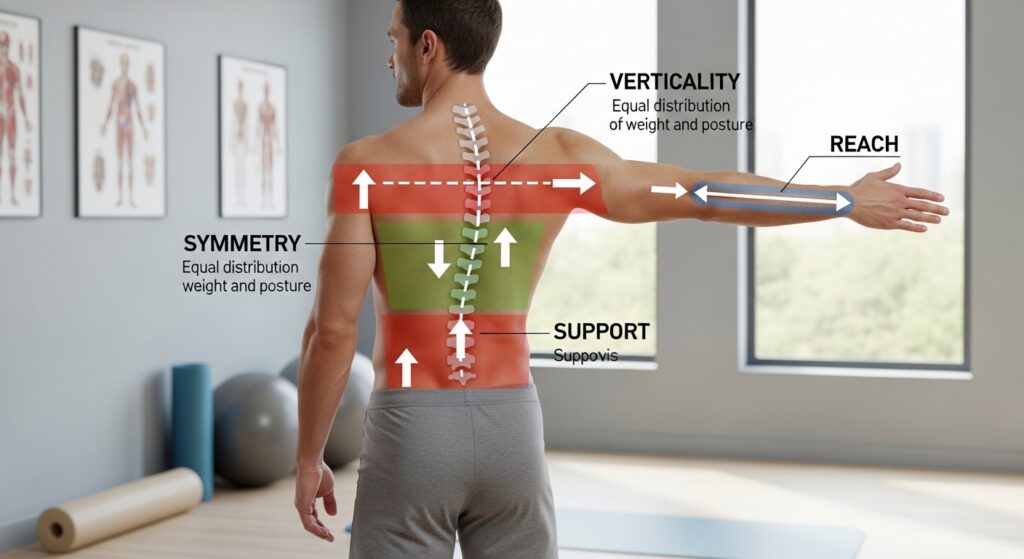
体幹機能は大きく4つの機能に分けて考えると、「何を見ているのか」が明確になります。
この4つの機能システムは独立したものではなく、互いに連動しています。
どこに問題があるかを分けて把握し、介入の優先順位を正しく認識した上でアプローチすることが重要です。
●対称機能(正中線への位置づけ)
●垂直機能(腰椎-骨盤リズム)
●支持機能(方向づけ・回旋)
●到達機能(リーチング)
対称機能(正中線への位置づけ)
座位で体幹が健側へ傾く、あるいは麻痺側の荷重ができていないのに麻痺側へ傾いている状態です。正中線への意識をどのように持たせるのかが介入の核になります。
この対称機能は体幹機能の中で一番最初に介入する必要があります。
注意すべきは、見た目の傾きだけで判断しないことです。
半側空間無視(USN)が関与している場合、患者自身は「まっすぐ座っている」と認識していても体幹が傾いているというケースがあります。

具体的な評価方法として、
◆視覚的なフィードバックを遮断した評価(閉眼での座位保持など)
→患者自身のまっすぐと感じている姿勢をどのように感じているかを聴取し、その時の殿部や足底の知覚について評価する。
◆視空間の左側の認識(注意)のレベルを評価
→患者の視線や見えている世界の真ん中の変質がないかを評価する。
このように、対称機能の問題か空間認知の問題かを鑑別していくことが重要となります。

実際に対称性が崩れて、空間認知の問題があった事例ってあるの?

右半球損傷の症例で多くみられるな。
実際にずっと右側を注視していて、自己身体も左側を無視している症例がいたけど、自分の真ん中が右側に偏位していて、端座位ではプッシャー現象が出るし、視空間も左側がない症例がいたな。

えっ、めちゃくちゃ大変じゃん。
どうやってアプローチをしたの?

その症例の場合、自分の右側の体から正中→左側という感じで触ってもらったりしながら、自己身体の正中軸の改善から介入したわ。
それから、寝返りをして、右と左で身体接触の変化の違いなどを徐々に認識させていったで。
垂直機能(腰椎-骨盤リズム)
前述のハムストリングス・大腿直筋の評価と直結する内容です。
体幹が正中線上にあっても、腰椎と骨盤の動きの協調(腰椎-骨盤リズム)が崩れていると、動作時に体幹が安定しません。
座位姿勢で体幹が自然かつ綺麗な姿勢というのは、骨盤の前傾→腰椎伸展という協調した動きが出ているからです。この動きを観察し、腰椎伸展だけが起きていないかを評価することが次の介入につながります。
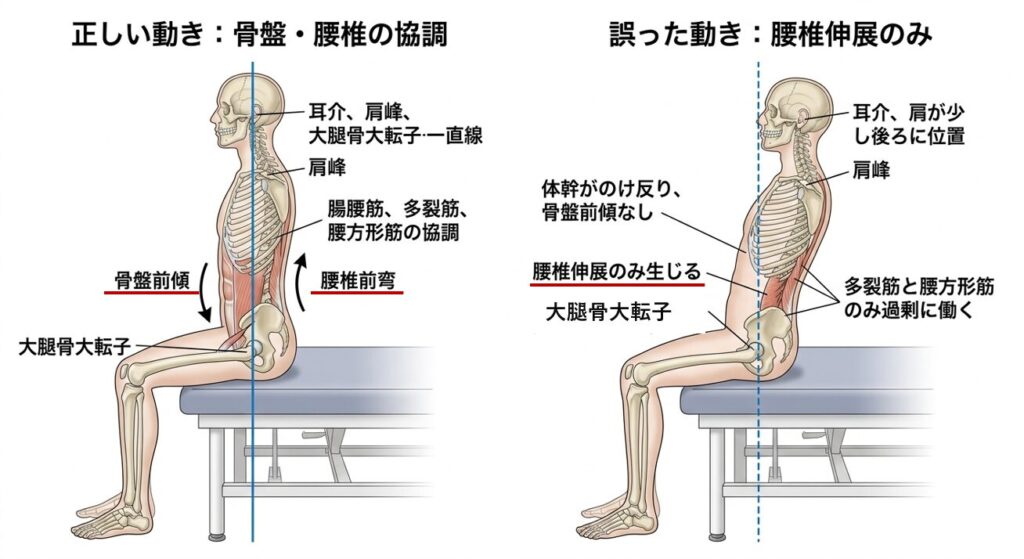

どうして、腰椎伸展だけだとダメなんだろう?

それは腰椎伸展だけだと、3つの弊害を生みやすくなるからで。
●腰痛が生じやすくなる。
●立ち直り反応が拙劣となり、バランス不良につながりやすい。
●胸郭を広げすぎてしまうため、呼吸が浅くなる。
具体的な評価方法として、
◆対称性を維持しながら、骨盤の前後傾に伴う体幹の評価
→最初は、骨盤を介助しながら後傾と前傾を誘導する。その時に体幹も協調的に伸展しているか、殿部圧が変化しているかを確認する。
※殿部の圧変化やおへその動きに注意を向けると促しやすいです。
支持機能(方向づけ・回旋)
体幹が安定した状態で、外乱への対応や回旋運動をする際は、予測的姿勢制御能力が必須となります。この予測的姿勢制御能力を高めるために必要なことは、殿部の体重移動に伴う方向や距離の認識と殿部の支持基底面の変化を適切に知覚することです。この支持機能を有していないと動的座位バランスが不良になったり、歩行時に麻痺側への骨盤回旋が不十分になり、振り出しの初期に骨盤挙上などの代償動作が生まれます。
具体的な評価方法として、
◆端座位で、上肢の挙上に伴う体幹の対称・垂直機能の維持が可能か:上部体幹の評価。
◆端座位で、健側下肢を床から5cm持ち上げた際の、体幹の対称・垂直機能の維持が可能か:下部体幹の評価。
◆端座位にて、口頭で「体が右を向くとお尻のどこに体重が移動しそうですか?」と問いを立てて、答えてもらってから実際に他動で体幹回旋を行う。
→予測することが難しい場合は、評価者が実際に体幹回旋して見せて、どこに体重が乗っていそうかを聞くことで予測に役立てることが可能。
◆不安定板上で端座位保持を促し、座面の傾きや水平性を殿部で知覚しながら、直立座位を制御できるかを評価。
到達機能(リーチング)
座位でのリーチングは、支持機能と到達機能を同時に評価できる課題です。
上肢を前方・側方に伸ばす動作の中で、体幹が安定したまま支持できるか(支持機能)と、目標へ向かって上肢を正確に運べるか(到達機能)を同時に観察します。つまり、「体幹と上肢の協調性」を分析することが重要です。
具体的な評価方法として、
◆閉眼状態で、セラピストが患者の体幹を他動的に前後・左右・斜め方向に傾斜させ、その「移動した方向」や「移動距離」を正しく認識できているかを問います。この知覚が正確にできることが、意図的なリーチングの制御につながります。
◆単軸または多軸の不安定板上で座位をとり、座面の傾きを知覚しながら、上肢のリーチングに伴う体幹の重心移動を制御できるかを評価します。

評価の際のポイントは、
●「肩甲帯と脊柱の分離」ができているか。
●「骨盤と脊柱の協調」の有無。
この二つやで。

詳しく教えて!
●「肩甲帯と脊柱の分離」:リーチング空間を拡張するためには、脊柱の直立を保ったまま肩甲骨を前方突出(プロトラクション)能力が重要です。片麻痺患者では、これらが分離できず、体幹が一体となる代償動作がみられます。
●「骨盤と脊柱の協調」:前方へのリーチングの際、骨盤の前傾、側方や斜め方向では脊柱の伸展や回旋、側屈が加わります。これらの細分化された動きが適切に出現しているかを観察する必要があります。

これは、動作観察だけで評価すればいいのかな?

動作観察だけよりも、触診や患者自身の体幹の状態や重心移動をどのように知覚し、制御しているかという一人称の内部観察を併せて行うことが、効果的なリハビリ計画の立案につながるで。
\体幹の評価とアプローチがこの一冊ですべてわかります/
→臨床の悩みもこれで解決へ
根拠:体幹機能と関連する脳領域

なぜBRS下肢と体幹機能がこれほど密接に連動するのか。
その答えは、脳の構造的なつながりによります。
内容:2025年に報告された病巣-症状マッピング(SVR-LSM)研究
対象者:156名(初回脳卒中患者を対象)
結果:体幹機能(TCT)に最も関与する脳領域として、右半球の皮質脊髄路(CST)・上縦束(SLF)・上視床放線(STR)・被殻が特定されました。
さらに、下肢運動障害の影響を除外した分析でも上記の領域+補足運動野(SMA)・運動前野(PMd)との関連が追加確認されています。
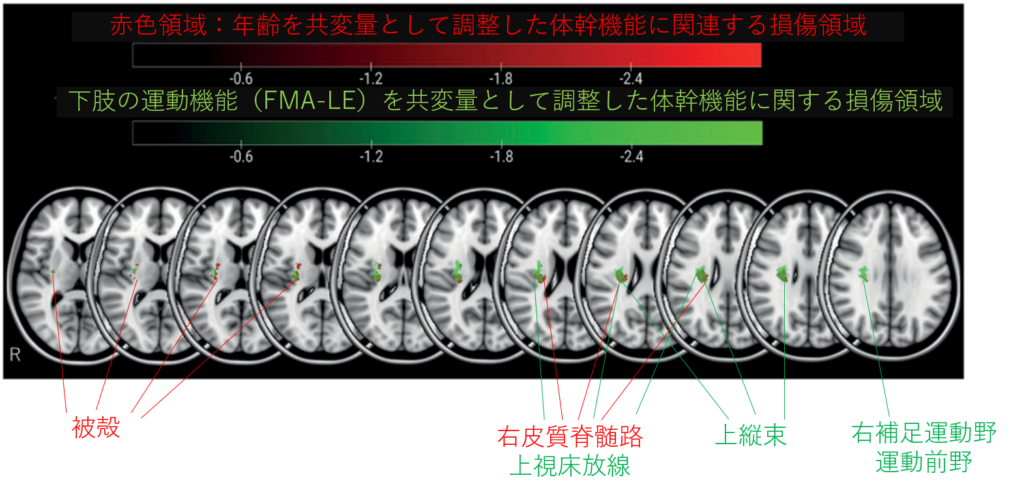
皮質脊髄路(CST):下肢と体幹を同時に失う理由
体幹筋は両側性のcorticospinal tract(CST):皮質脊髄路(特に前皮質脊髄路)から支配を受けていますが、この経路が損傷されると下肢の運動麻痺と同時に体幹の制御も低下します。
「なぜ下肢の運動麻痺があると体幹もふらつくのか?」という問いへの神経学的答えが、同じ経路が同時に損傷されているからということになります。
外側皮質脊髄路と前皮質脊髄路に関してわかりやすく解説しています。
▶脳卒中後に運動麻痺が起こる仕組み:【臨床に役立つ脳科学】運動麻痺の「なぜ?」を解明する勉強法と実践ガイド|ヤマ脳勉強ブログ
補足運動野(SMA)・運動前野(PMd):「動く前の体幹準備」が失われる
Supplementary Motor Area(SMA):補足運動野は予測的姿勢制御のタイミング制御に深く関わっています。
上肢を前方へ伸ばす動作が始まる約0.1秒前に、体幹・下肢の筋が先行して活動することで姿勢が安定して状態で遂行することができます(高草木薫,2013.)。SMAの損傷はこの「予測的な筋活動の準備」を遅延・減弱させることが示されています(久保大輔,2022.)。
運動制御に関与する神経機構がまるっとわかりやすく解説されています。
▶高草木薫:大脳皮質・脳幹-脊髄による姿勢と歩行の制御機構.脊髄外科(27);2013.
上記の補足運動野が予測的姿勢制御に関わる研究について確認できます。
▶久保大輔,他:補足運動野への一過性機能脱落が予測的姿勢調整に及ぼす影響.基礎理学療法学;2022.
運動の計画をつくる運動前野(PMd)について確認することができます。
▶Vol.1:【完璧図解でまるわかり】感覚が運動をつくる:運動前の脳内準備-感覚統合と運動前野の役割-

だから、下肢BRS:Ⅴでも体幹が不安定なケースが存在するんだ。

運動麻痺が軽くても、体幹が不安定な患者さんには、SMAの損傷がないかを確認する必要があるな。
上縦束(SLF)・上視床放線(STR):感覚統合なくして協調なし
前頭葉と頭頂葉をつなぐ白質線維であるSuperior Longitudinal Fasciculus(SLF):上縦束。
視床と大脳皮質(特に運動野・感覚野)をつなぐSuperior Thalamic Radiation(STR):上視床放線。
この両者は、空間認知や感覚情報の統合を担います。下肢と体幹を協調させて動かすためには「今自分がどのような姿勢でいるのか?」という感覚統合が不可欠であり、この経路の損傷はそのやりとりを遮断します。
半側空間無視を伴う患者さんで体幹機能も低い傾向があるのは、このSLFとSTRの損傷の可能性が考えられます。

体幹機能って、上下肢みたいにホムンクルスで表現されていなかったっけ?

それはペンフィールドの古いホムンクルスの話やな。
2023年にNature誌で発表された一次運動野の地図が話題になってるで(EM Gordon,2023.)。
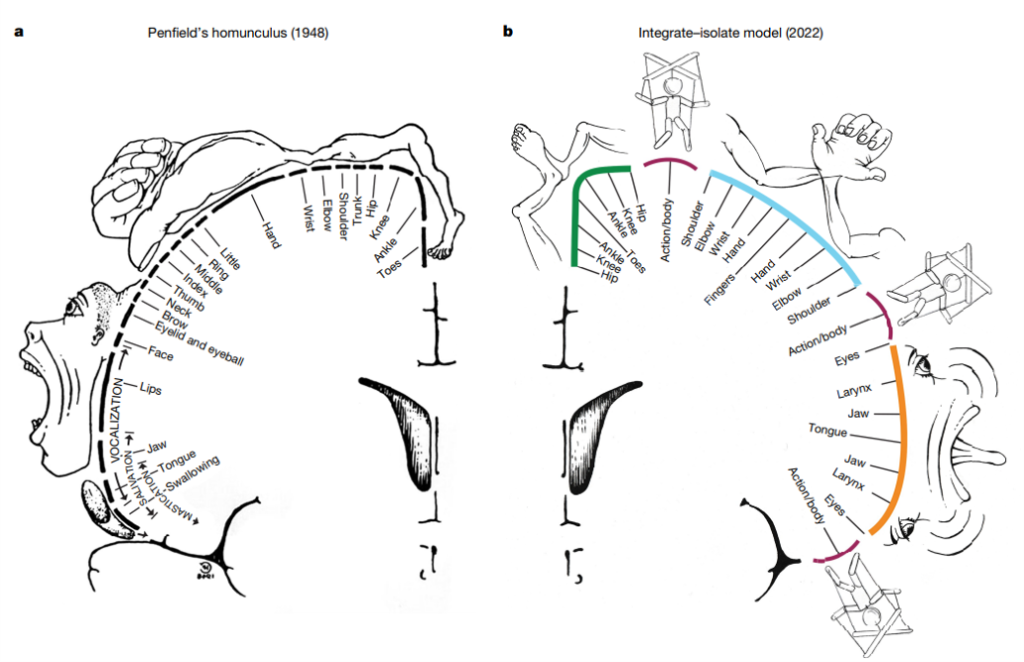
alternates with effector regions in motor
cortex.Nature:617.2023.

これってどういうこと?
足・手・口の間に体幹があるの?

解説していくで。
◆足・手・口の3つのエフェクター領域が同心円状に複数回表れて、その間の人形みたいなのが「SCAN(身体認知行動ネットワーク)」という統合領域が存在することが明らかになった。
◆体幹は1か所に独立して表現されているのではなく、このSCANを通じて四肢と一体として制御されている。
という感じやな。

それは知らなかったよ。
体幹だけで単独でトレーニングするだけじゃダメなんだね。

そうやな。
体幹を四肢の動きから切り離して「体幹だけ鍛える」よりも、下肢と連動した運動課題の中で体幹を使わせる方が、脳の構造的にも理にかなっているんやで。
上記のSVR-LSMの結果を見ても、体幹機能は単独というよりも四肢の動きに付随して体幹が動くという理解がええかもな。
アプローチの基本として「ただ起立・立位・歩行練習をする」のでは不十分です。
大切なことは、患者さんの脳の中でどのようなネットワークを構成しながら下肢と体幹を協調させているのかを評価・解釈した上で介入することです。
\体幹の評価とアプローチがこの一冊ですべてわかります/
→脳卒中、神経疾患の治療で成果を出したい医療職へ
\脳解剖の基礎知識から運動療法のアプローチまで/
→CSTやSLFなどがわからなかった医療者へ。これでわかります。
まとめ:BRS下肢と体幹機能は解剖学的にも神経学的にも切り離せない

BRS下肢に代表される下肢機能の回復レベルと体幹機能は、骨盤を介した解剖学的なつながりと、高次運動野・皮質脊髄路・白質線維束という共通の神経基盤によって強く結びついています。
- 重症者(ステージⅡ~Ⅳ)では、ハムストリングスと大腿直筋の短縮パターンと平衡反応の状態が体幹の崩れ方を決める
- 体幹機能の評価は「対称・垂直・支持・到達」の4つの機能システムで捉えると、問題の所在と介入の優先順位が明確になる。
- 体幹機能の背景には右半球CST・SMA・SLF・STRという特定の神経基盤があり、これを理解することで「なぜ体幹が不安定なのか」の病態解釈ができるようになる。
下肢の機能改善は体幹の安定をもたらし、逆に体幹の適切な制御がなければ下肢を機能的に使うことは困難です。
この相互依存の関係を理解することが、次の介入を根拠あるものにする出発点です。
次回は、この神経学的な理解を踏まえた「体幹機能へのアプローチ」について、具体的な介入方法とともに解説します。単に「体幹を起こす・保たせる」のではなく、脳のネットワークを意識した介入がどのように変わるかをお伝えします。
〇シリーズ関連記事:
▶【実録】ブルンストロームステージ上肢の臨床実践法
▶【実録】ブルンストロームステージ手指の重症度別・臨床実践ガイド
▶【実録】BRS下肢が歩行に直結する理由|評価の落とし穴と臨床実践のコツ
▶【実録】病的反射と腱反射の意義の覚え方:BRS評価を予後予測につなげる臨床思考法
\体幹の評価とアプローチがこの一冊ですべてわかります/
→脳卒中、神経疾患の治療で成果を出したい医療職へ
\脳解剖の基礎知識から運動療法のアプローチまで/
→CSTやSLFなどがわからなかった医療者へ。これでわかります。
\豊富な動画コンテンツが魅力/
→コスパ最高の勉強法はコレ
最後までお読みいただきありがとうございました。
以上、ヤマでした~。
フォローやシェアをしていただけると更新を見逃しません。
また、コメントをしていただけると非常に励みになります。
よろしくお願いいたします。



コメント